Атипичная пневмония — в чём отличие? Симптомы и лечение
Атипичная пневмония: отличия, симптомы и лечение 01.05.2020
Статья подготовлена специалистом исключительно в ознакомительных целях. Мы призываем вас не заниматься самолечением. При появлении первых симптомов обратитесь к врачу.
Что такое атипичная пневмония?
Атипичная пневмония — инфекционно-воспалительное заболевание легких с нехарактерной клинической картиной. Заболевание провоцируют хламидии, вирусы, легионеллы, микоплазмы.
Клиническая картина ОРВИ характеризуется высокой температурой тела, ознобом, обильным потоотделением, мышечной и головной болью, кашлем, одышкой. Тяжелые формы заболевания провоцируют развитие дыхательной, сердечно-сосудистой дисфункции и смерть больного.
В 2002-2003 годах была зафиксирована пандемия атипичной пневмонии, охватившая более 30 стран. Наибольшая заболеваемость отмечена в Китае, Вьетнаме и Гонконге. Всего заболело около 8500 человек, из них умерло более 900. Смертность составила 10%. В медицинской терминологии появились термины «синдром острой респираторной болезни» (ТОРС) и «тяжелый острый респираторный синдром» (ТОРС). Главной проблемой для инфекционистов и пульмонологов во время вспышки, которая не решена до сих пор, является постоянное изменение генома коронавируса.
Код МКБ-10. В версии 10 Международной классификации болезней (МКБ-10) были введены отдельные коды для условного обозначения новых инфекционных болезней неизвестного происхождения. Для ОРВИ присвоен код по МКБ-10: U00-U85/U00-U49/U04
Заболеванию, вызванному коронавирусом нового типа COVID-19, присвоен код по МКБ-10: U07.1.
Содержание:
- В чем разница между обычной пневмонией и атипичной пневмонией?
- причины ОРВИ
- Клиническая картина у взрослых
- Симптомы в зависимости от возбудителя
- Микоплазменная пневмония
- Хламидийная пневмония
- Легионеллезная пневмония
- Коронавирус пневмония
- Особенности течения болезни у детей
- Диагностика
- Рентгенологическое исследование
- Анализ крови
- Верификация патогена
- Уход
- Основные лекарства
- Дополнительные методы лечения
- Осложнения и последствия
- Советы для быстрого выздоровления
Чем отличается обычная пневмония от атипичной?
ОРВИ и обычная пневмония имеют ряд общих характеристик. Оба заболевания развиваются после проникновения возбудителя из носоглотки или глотки в легкие. Здесь начинает формироваться специфическая иммунная реакция с участием макрофагов и нейтрофилов. Одновременно с уничтожением возбудителя активируются цитокины, улучшающие свойства макрофагов проникать в зоны инфекции. Таким образом происходит распространение воспалительной реакции. Ассоциация воспалительных клеток с вирусами или бактериями является основой для последующего развития пневмонии.
Сравнение основных факторов при обычной пневмонии и атипичной пневмонии можно оценить в виде таблицы:
| В разводе | Пневмония | Атипичная пневмония |
| Тип возбудителя | Бактерии, вирусы встречаются крайне редко | Вирусы, грибы, простейшие, очень редко атипичные бактерии |
| Виды патогенных микроорганизмов | Streptococcus pneumoniae, золотистый стафилококк, кишечная палочка | Chlamydophila pneumoniae, Mycoplasma, Legionella pneumophila, Moraxella catarrhalis, синцитиальный вирус, вирус гриппа А |
| Рентгеновские данные | Определяется поражение одной или нескольких долей легкого с выраженной центральной инфильтрацией. На периферии легкого инфильтрации не наблюдается. В процессе могут быть задействованы любые акции | Признаки долевой консолидации можно наблюдать на первой стадии заболевания, в дальнейшем они отсутствуют, так как процесс распространяется на всю поверхность легкого. Инфильтрация тканей наблюдается по периферии |
| Физические симптомы | Нагревать | Высокая температура, потливость, головная и мышечная боль |
| Изменения в составе крови | Тяжелый лейкоцитоз | Уровень лейкоцитов в норме |
| Тип мокроты | Мокрота выделяется в значительном объеме при влажном кашле | Мокроты мало или нет, сухой кашель |
| Лекарства для лечения | Антибиотики различных пенициллинов, цефалоспоринов | Эритромицин, препараты кларитромицина |
| Вовлечение в патологический процесс верхних дыхательных путей | Довольно редко | Часто в процесс вовлекаются бронхи, механизм связан с раздражающим сухим кашлем |
| Внешние факторы, влияющие на заболеваемость | Нет конкретных факторов | Системы кондиционирования, не подлежащие технической очистке и обслуживанию |
| Дополнительные легочные симптомы | Отсутствует | Подарок |
Отсутствие адекватной терапии приводит к тому, что патогенные микроорганизмы разносятся кровью по всему организму, вызывая сепсис. Общая бактериемия приводит к полиорганной недостаточности и смерти.
Возбудители атипичной пневмонии


Наиболее часто в биоматериале больных атипичной пневмонией выявляют следующих возбудителей:
- Легионелла.
- Микоплазма.
- Хламидиоз.
- Коронавирус.
Особенностью всех этих микроорганизмов, в отличие от пневмококков (возбудителей распространенных пневмоний), является их способность проникать как непосредственно в клетки легочной ткани, так и за ее пределы. Дальнейшая жизнедеятельность отдельного возбудителя определяет характер и тяжесть течения заболевания.
Клиническая картина у взрослых
Значительная часть больных страдает атипичной пневмонией легкой или средней степени тяжести.
Первые признаки заражения схожи с проявлениями ОРВИ:
- Плохое самочувствие.
- Чувство слабости, слабости.
- Головная боль, мышечная боль.
- Сухость слизистых оболочек.
- Пожинать.
- Фарингит.
- Ринит.
- Ларингит.
При прослушивании легких регистрируют нарушение дыхания, крепитацию, простые хрипы. В лабораторных анализах крови — увеличение СОЭ, лейкоцитоз.
Отличительной чертой ОРВИ является характерный приступообразный кашель. Кашель обычно возникает, когда больной принимает определенное положение.
Симптомы в зависимости от возбудителя
Клинические особенности ОРВИ, риск осложнений и перспективы выздоровления зависят от вида возбудителя. Этот факт важен для определения лечебной тактики и определяет успех лечения.
Микоплазменная пневмония


Заражение микоплазмой (Mycoplasma pneumoniae) осуществляется при тесном взаимодействии с больным человеком. При выяснении эпидемиологического анамнеза чаще всего выясняется, что больной находился в каком-то закрытом помещении среди большого количества людей.
Особенности течения. Атипичная пневмония микоплазменного происхождения обычно протекает в легкой форме. Тяжелое течение наблюдается у больных с другими серьезными патологиями, сниженным иммунитетом.
Подписать. Первые клинические проявления, сходные с симптомами гриппа, появляются через 3-11 дней после заражения. Больные жалуются на слабость, малопродуктивный отрывистый кашель, сухость слизистых оболочек. Позже заканчивается густая мокрота, иногда с примесью гнойного отделяемого. Активное действие микоплазмы вызывает мышечные боли в спине, бедрах, суставные боли в виде полиартрита. Часто наблюдаются носовые кровотечения, высыпания в виде пузырей, пятен, папул.
Прогноз. Атипичная микоплазменная пневмония имеет благоприятный прогноз. Среди возможных осложнений наибольшую опасность представляют бронхоэктазы, бронхиолиты, пневмосклероз.
Хламидийная пневмония


Хламидии (Chlamydophila pneumoniae) заражают организм воздушно-капельным путем. Инкубационный период может затягиваться до 30 дней.
Особенности течения. Заболевание характеризуется внезапным повышением температуры до 38-39°С. В первые сутки появляются симптомы острой вирусной инфекции. В 80% случаев инфекционно-воспалительный процесс поражает оба легких.
Подписать. Больные жалуются на боли в мышцах и суставах, одышку, кашель с вязкой мокротой, гипертрофию шейных лимфатических узлов.
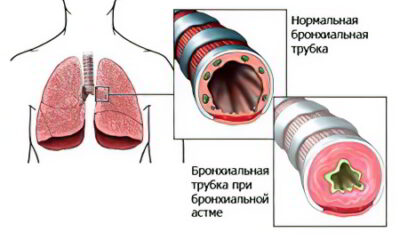
Прогноз. Хламидийная пневмония характеризуется длительным, но нетяжелым течением, но из-за длительного пребывания бактерий внутри организма приводит к аллергии на хламидийные антигены. Возможны такие осложнения, как бронхиальная астма и обструктивный бронхит.
Легионеллёзная пневмония


Возбудитель Legionella pneumonia (Legionella pneumophila) обнаруживается в системах кондиционирования или водоснабжения, в ультразвуковых увлажнителях, в увлажнителях в системах искусственной вентиляции легких. Заражение осуществляется аэрозольным путем. Заболеваемость значительно выше в летние месяцы.
Особенности течения. От факта заражения до появления первых симптомов проходит от 4 до 10 дней. Специфическим признаком заболевания является стойкая высокая температура до 40°С в течение нескольких дней.
Подписать. Больные жалуются на озноб, головную боль, сухой кашель. Со временем оседает слизисто-гнойная мокрота. Возможно кровохарканье. Заболевание осложняется одышкой, болями в области плевры, диспепсическими явлениями, тахикардией, тошнотой, диареей.
Прогноз неблагоприятный. Смерть больного может наступить в результате осложнений, сочетания дыхательной и почечной недостаточности.
Коронавирусы из семейства Coronaviridae негативно влияют на нижние дыхательные пути. Заражение происходит воздушно-капельным путем от больного человека или бессимптомного носителя.
Подписать. Первые клинические симптомы регистрируются на 2-10-е сутки. У больных отмечается высокая температура до 38-40°С, озноб, повышенное потоотделение, головная боль. Со временем проходит сухой кашель без выделения мокроты, одышка. Состояние больного ухудшается — развиваются нарушения дыхания, нарушение сердечно-сосудистой деятельности, признаки общей интоксикации.
Прогноз неблагоприятный, так как заболевание характеризуется высокой летальностью. Больной погибает в результате токсико-инфекционного шока, респираторного дистресс-синдрома, острой дыхательной и сердечно-сосудистой недостаточности.
Первая вспышка атипичной пневмонии была зарегистрирована в Китае в 2002 году. Вспышка быстро распространилась на Вьетнам и Гонконг из-за недостаточных мер правительства по изоляции основного очага. К 2003 году атипичная пневмония переросла в пандемию, охватившую более 30 стран.
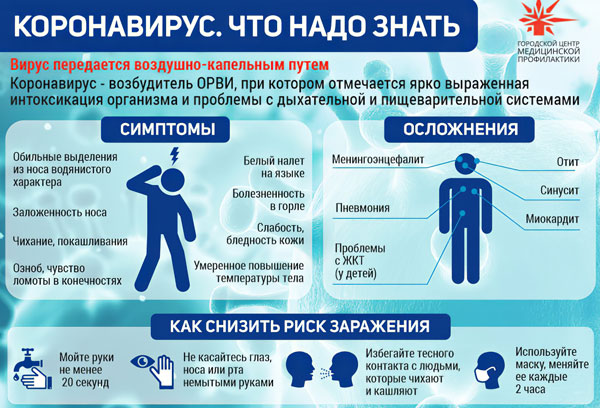


Особенности течения заболевания у детей
Организм ребенка не всегда отвечает на воспаление легочной ткани повышением температуры тела.
На фоне нормальной или слегка повышенной (субфебрильной) температуры самочувствие ребенка быстро ухудшается, появляются специфические симптомы заболевания:
- Вялость, сонливость.
- Отсутствие интереса к еде.
- Затрудненное дыхание, одышка.
- Приступы обильного потоотделения.
- Бросить.
- Жидкий, многократный стул.
В случае, когда первопричиной заболевания являются микоплазмы, пальпаторно определяется увеличение границ печени, селезенки, на коже видны полиморфные высыпания. Ребенок принимает вынужденное положение – лежит на стороне пораженного легкого. Это положение обеспечивает облегчение, уменьшает болезненность в груди. По мере течения заболевания состояние ребенка ухудшается — отмечается изменение глубины дыхания, нарушение дыхательной деятельности. В ряде случаев наблюдается систематическая остановка дыхания — кратковременное апноэ.
Клиника ОРВИ особенно тяжелая у новорожденных. Клиническая картина развивается быстро и плохо поддается лечению. Наиболее частым осложнением в этой возрастной группе является эмфизема легких.
Адекватный иммунный ответ способствует выздоровлению больного. При сниженных защитных свойствах организма развивается заболевание. На фоне нарастания симптомов ОРВИ развиваются осложнения — тяжелый острый респираторный синдром (ТОРС), синдром острой респираторной болезни (ТОРС). Наиболее частой причиной смерти является острая дыхательная недостаточность.
Диагностика


Диагностика ОРВИ характеризуется комплексным подходом. Обязательно пройти все этапы экзамена:
- Оцените тяжесть симптомов.
- Осмотр больного. При аускультации влажные хрипы и крепитация.
- Физикальное обследование – рентген, МРТ или КТ органов грудной клетки.
- Лабораторные исследования крови и мочи.
- Проверка типа возбудителя.
Рентгенологическое обследование
При появлении первых симптомов, свидетельствующих о развитии ОРВИ, рентгенография органов грудной клетки дает необходимые данные для постановки точного диагноза. Методы КТ или МРТ применяются значительно реже, как правило, в тех случаях, когда интерпретация снимков затруднена, установить изменения на обычном рентгене не представляется возможным.
Описание полученных изображений проводит врач-рентгенолог. В заключении необходимо указать характер изменений — тип инфильтрации, определение плеврального выпота, затемнение.
Анализ крови
Специфических изменений в составе крови при атипичной пневмонии нет. Как правило, обнаруживаются признаки, характерные для большинства инфекционных вирусных заболеваний:
- увеличение СОЭ.
- Выраженный лейкоцитоз.
Вирусы и легионеллы вызывают гипонатриемию, гипофосфатемию. Хламидии и микоплазмы могут вообще не влиять на формулу крови.
Верификация возбудителя
Установление вида возбудителя является залогом правильного назначения лечения. Точную проверку на возбудителя можно провести несколькими методами:
- Культуральная – посев биоматериала на питательные субстраты.
- Иммунологические — ИФА, РСК, РНГА
- Молекулярная биология — ПЦР, ДНК (РНК).
Для анализа можно взять кровь, мочу, мокроту, выпот из плевральной полости. В биоматериале определяют наличие и уровень антител, антигенов, специфических иммуноглобулинов, которые вырабатываются организмом в ответ на инфекцию.
Лечение



Если у больного ОРВИ, но клиническая картина характеризуется неосложненной симптоматикой, врач может принять решение о лечении в домашних условиях, в соответствии со всеми рекомендациями. В случае, когда состояние больного определяется как тяжелое, необходима срочная госпитализация в специализированное отделение.
В первую очередь назначают антибактериальные препараты с учетом особенностей предполагаемого возбудителя. Антибиотик принимают в течение 2-3 дней. Если положительной динамики не наблюдается, назначают препарат из другой группы. Антибактериальная терапия, используемая для лечения обычной пневмонии, не даст желаемого результата. На атипичные микроорганизмы воздействуют препараты другого типа, разрушающие их клеточную оболочку.
Антибактериальные средства назначают сразу после рентгенологического исследования, так как верификация возбудителя может занять до двух недель. При лечении ОРВИ самое главное не терять время.
Основные лекарственные средства
Изделия медицинского назначения (лекарства, витамины, лекарственные средства) упоминаются исключительно в информационных целях. Мы не рекомендуем использовать их без назначения врача. Рекомендуемое чтение: «Почему нельзя принимать лекарства без назначения врача?».
На основании симптоматики, анамнеза, результатов диагностических исследований лечащий врач назначает комплексное лечение, в программу которого могут входить:
- Макроциклические антибиотики – эритромицин, азитромицин, кларитромицин, джозамицин, спирамицин.
- Препараты тетрациклиновой группы – доксициклин, вирамицин, ко-тримоксазол.
- Фторхинолоны – левофлоксацин, спарфлоксацин.
- Антибиотики цефалоспоринового ряда 3-4 поколения
- Карбапенемы широкого спектра действия: меропенем, дорипенем
- Жаропонижающие противовоспалительные препараты: ибупрофен, парацетамол.
- Средства, облегчающие отделение мокроты.
- Иммуностимуляторы и витаминные комплексы.
В начале лечения антибиотики вводят парентерально (внутримышечно или внутривенно). По мере улучшения состояния больного можно переходить на прием таблеток. Если больной находится дома, прием любых лекарственных средств согласовывается с лечащим врачом.
При лечении ОРВИ категорически запрещается заниматься самолечением, самовольным назначением или отменой медикаментов. Обязательно соблюдайте постельный режим, пейте много воды и проводите оксигенотерапию.
При лечении ОРВИ у детей применяют следующие лекарственные средства:
- Мидекамицин.
- Спирамицин.
- Азитромицин.
- Рокситромицин
- Кларитромицин.
Эффективность лечения антибиотиками проверяют в течение 2-3 дней. Если самочувствие больного остается без изменений, препарат меняют.
Дополнительные методы лечения
Для быстрого выздоровления и полного восстановления функций дыхания назначают курсы физиотерапии. Они уместны в подостром периоде, при остаточных явлениях после купирования основных симптомов, при затяжном течении воспалительного процесса. Ряд методов способствует обновлению легочной ткани, нормализации дыхания и активизации защитных свойств организма:
- Ингаляции. Процедуры способствуют облегчению отделения мокроты. Может использоваться для доставки антибиотиков непосредственно в легкие.
- Электрофорез. Купирует признаки воспаления, способствует нормализации местного обмена веществ, облегчает доставку лекарственных средств непосредственно к пораженным тканям.
- Магнитотерапия. Необходим для обновления альвеолярных клеток, дезинтоксикации крови. Оказывает стимулирующее иммунное действие.
- ДМВ терапия. Упрощает восстановительные процессы в тканях, обновляет мембраны поврежденных клеток, обладает антиоксидантным действием и термическими свойствами.
Только лечащий врач может определить целесообразность и сроки проведения сеансов лечебной физкультуры. Все описанные методы не применяют в остром периоде заболевания.
Осложнения и последствия


Адекватная своевременная терапия позволяет избежать развития тяжелых последствий после перенесенной атипичной пневмонии. Все осложнения делятся на легочные и внелегочные.
Легочный – оказывает дальнейшее патологическое влияние на структуру легких. К этим состояниям относятся:
- Абсцесс легкого.
- Эмпиема плевры.
- Плеврит.
- Гангрена.
- Острая дыхательная недостаточность.
Внелегочные осложнения поражают систему кроветворения, сердце, отделы центральной нервной системы и могут проявляться:
- Миокардит.
- Железодефицитная анемия.
- Энцефалит.
- Менингит.
- Острое психическое заболевание.
- Контагиозно-токсический шок.
Благоприятный прогноз возможен при сохранении сильных иммунных функций больного, при актуальности всех лечебных мероприятий.
Негативными последствиями являются:
- Переход атипичной формы в хроническую с выраженным пневмосклерозом.
- Смерть.
Рекомендации для скорейшего выздоровления



Чтобы ускорить процесс выздоровления, улучшить самочувствие больного и облегчить симптомы ОРВИ, важно соблюдать простые правила:
- Соблюдайте постельный режим. Передача болезни на ноги грозит формированием тяжелых, необратимых осложнений. Попробуйте изменить положение тела — сядьте в постели, повернитесь из стороны в сторону, чтобы избежать перегрузок. Смена положения облегчает отхождение мокроты, способствует восстановлению дыхательных движений в полном физиологическом объеме.
- Выполняйте все назначения врача, вовремя принимайте лекарства. Соблюдение лечебной программы – залог комплексного воздействия на патогенную флору. При облегчении симптомов прекращать прием лекарства нельзя – это не означает, что первопричина заболевания устранена. Антибактериальное лечение следует продолжать до тех пор, пока это укажет лечащий врач. Самолечение может ухудшить самочувствие больного, нанести непоправимый ущерб.
- Пейте много жидкости – воду, молоко с медом, компоты, чай. Общий объем напитков должен быть не менее двух литров в сутки для обеспечения дезинтоксикации организма, выведения остатков лечебных составов и восстановления общего тонуса больного.
- Готовьте для больного легкую, но питательную пищу, богатую витаминами. Протертая пища не требует слишком много энергии для правильного переваривания и усвоения. Обязательно вводите в рацион кисломолочные продукты для восстановления микрофлоры кишечника, на которую сильно влияет лечение антибиотиками.
- Неоднократно проветрить помещение, в котором находится больной. Вирусы крайне неустойчивы во внешней среде. Изменение температуры воздуха и поддержание высокой влажности обеспечивает их быструю гибель. Кроме того, свежий воздух способствует насыщению кислородом всего организма, способствует нормализации кровообращения во всех внутренних тканях.
- При выделении мокроты собрать отделяемое в емкость, плотно закрытую крышкой. Эта мера необходима для предотвращения распространения возбудителя в замкнутом пространстве. Мокроту необходимо обеззаразить любым хлорсодержащим средством, после чего ее можно депонировать в дренажную систему.
- После острого периода допускается массаж, ЛФК. Физиотерапевтические процедуры используются для стабилизации нормальной температуры тела. Они способствуют устранению остаточных признаков заболевания, восстанавливают полный объем дыхательных движений. Как правило, все реабилитационные мероприятия проводятся в условиях санаториев для бронхолегочных больных с учетом всех функций реабилитации.