Крупозная пневмония – стадии, симптомы и лечение
Крупная пневмония: признаки, стадии, диагностика и лечение 01.05.2020
Статья подготовлена специалистом исключительно в ознакомительных целях. Мы призываем вас не заниматься самолечением. При появлении первых симптомов обратитесь к врачу.
Крупозная пневмония (Pneumonia crouposa) — воспалительно-аллергическое заболевание, при котором происходит утолщение одной или нескольких долей легкого, скопление экссудата в альвеолах, на фоне чего нарушается газообмен. Крупозную пневмонию также называют плевропневмонией, лобарной или лобарной пневмонией.
Заболеванию подвержены все люди независимо от пола и возраста, но чаще всего крупозная пневмония диагностируется у лиц в возрасте 18-40 лет. Редко поражает детей.
Крупная пневмония – опасное заболевание, которое при несвоевременной диагностике может привести к развитию тяжелых осложнений и стать причиной летального исхода. В группу риска входят люди с иммунодефицитами, а также люди, страдающие алкоголизмом.
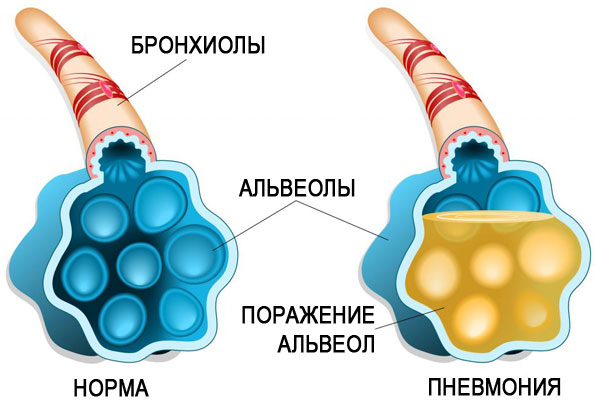
При такой патологии могут воспаляться отдельные сегменты легкого, целая доля или весь орган.
Код по МКБ 10: J18.1 «Крупная пневмония неуточненная».
Содержание:
- Как происходит заражение?
- Клинические признаки
- Этапы
- Особенности течения болезни у детей
- Возможные осложнения и последствия
- Диагностика и анализы при крупозной пневмонии
- Дифференциальный диагноз
- Как изменяется дыхание при крупозной пневмонии?
- Почему мокрота ржавая при крупозной пневмонии?
- Отличия крупозной пневмонии от очаговой и бронхопневмонии
- Уход
- Медицинский
- Кислородная терапия
- УВЧ-терапия
- Рацион питания
- Профилактика
Как происходит заражение?


возбудителями крупозной пневмонии являются пневмококки I-IV типов. Реже болезнь вызывается диплобациллой Фриндлера. Как правило, воспаление проявляется остро, на фоне абсолютного здоровья и отсутствия контакта с инфицированными людьми. На основании этого можно сделать вывод, что причины инфекции ранее находились в верхних дыхательных путях, но их размножение ограничивалось работой иммунной системы. Его ослабление является одним из ведущих факторов развития крупозной пневмонии.
С точки зрения современной медицины крупозная пневмония считается инфекционно-аллергическим заболеванием. В подавляющем большинстве случаев заболевание развивается в результате инфицирования легких пневмококками I и II типов. Полисахаридная капсула пневмококков обеспечивает их вирулентность, а также провоцирует выраженную сенсибилизацию организма.
Условия, необходимые для развития крупозной пневмонии:
- Первичное проникновение пневмококков в организм и развитие воспаления. При этом ее очаг может располагаться не в легочной ткани, а иметь другую локализацию.
- Сенсибилизация организма к пневмококкам определенного вида и повторное занесение инфекции.
Так, крупозная пневмония развивается при вторичном инфицировании пневмококками. Важным условием является повторное заражение поверх сенсибилизации организма к микробам определенного вида. Они могут попасть в легкие через кровь, лимфу или воздушно-капельным путем.
При всех условиях в организме развивается бурная реакция, подобная той, которая возникает при введении чужеродного белка. В легких запускается целая цепь морфологических изменений, описанная Лаэннеком (приливы, красное и серое опеченение, разрешение). В альвеолах скапливается воспалительный экссудат, значительную долю которого составляет фибрин.
Клинические признаки
Клиническая картина крупозной пневмонии имеет определенные отличия от классической пневмонии. Эти выводы были сделаны на основании изучения симптомов у 151 молодого пациента.
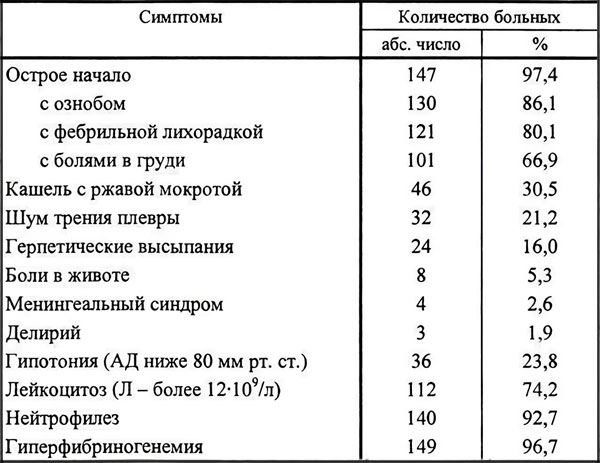


У больных редко возникают герпетические высыпания. Ржавая мокрота при кашле отделялась только у каждого 3 больного. Гноя в экссудате нет. Заболевание развивается остро, сопровождается ознобом, лихорадкой, болью в груди. Характерными изменениями в анализе крови являются гиперфибриногенемия и нейтрофильный лейкоцитоз.
Тяжесть течения болезни зависит от степени поражения, то есть от того, какой объем легочной ткани был вовлечен в патологический процесс.
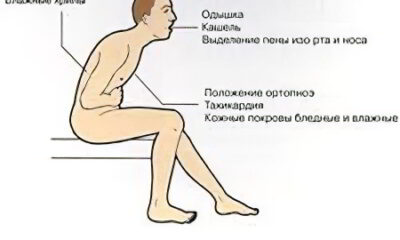
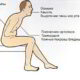
Основные симптомы крупозной пневмонии:
- Высокая температура тела. Лихорадка сопровождается ознобом и болью в мышцах.
- Головная боль.
- Одышка. Вдох затруднен, частота дыхательных движений: 25-50 в минуту.
- Боль в груди. Усугубляется при вдыхании и кашле.
- Краснота на щеках. Болезненное покраснение будет особенно интенсивным со стороны пораженного легкого.
- Пожинать. Сначала она сухая, малопродуктивная, но через 3-4 дня пневмонии становится влажной. Появление ржавой мокроты свидетельствует о наличии в ней крови.
- Бронхофония (грудной говор). Этот симптом диагностируется врачом при прослушивании легких пациента с помощью фонендоскопа. При крупозной пневмонии усиливаются звуковые колебания, что обусловлено сдавлением легочной ткани.
- Несварение. У больного может развиться диарея или запор.
- Боль в стороне поражения. Может отдавать в живот или в плечо. Как правило, боль проходит самостоятельно в течение 3-4 дней. Если этого не происходит, есть смысл заподозрить эмпиему плевры.
- Втягивание грудной клетки во время дыхания. Этот симптом характерен для пораженной стороны.
- Цианоз носогубного треугольника.
- Сухость кожи. При этом тело больного остается теплым, а конечности холодными.
- Поверхностное дыхание со вздуванием крыльев носа.
- Учащенный пульс, приглушенность тонов сердца, аритмия.
- Снижение артериального давления.
Основные жалобы больных: резкое ухудшение самочувствия, боли в груди, головная боль, ощущение нехватки воздуха.
Стадии
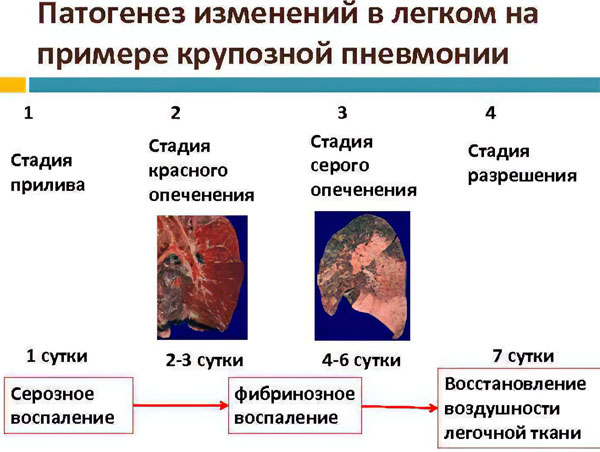
Крупозная пневмония имеет несколько стадий развития. Максимальная продолжительность всех фаз составляет 10 дней или менее.
- Приливная стадия. Чаще всего она решается в течение 24 часов. Его свойства: гиперемия и отек пораженного легкого, повышенная проницаемость сосудов, просачивание через них эритроцитов, поступление их в альвеолы. Легочная ткань сдавлена, что видно при проведении рентгена. Анализ экссудата будет содержать ряд инфекционных агентов.
- Красная стадия опеченения. Развивается на 2-й день болезни. На фоне отека и обилия легких усиливается диапедез эритроцитов. Они инфильтрируют не только альвеолы, но и нейтрофилы. Лимфатические сосуды в легких расширяются и наполняются лимфой. В этот период плотность пораженного участка равна плотности печени. Цвет становится темно-красным. На этой стадии наблюдается увеличение лимфатических узлов.
- Стадия серого опеченения. Развивается на 4-6-й день от начала заболевания. В альвеолах наблюдается скопление фибрина и нейтрофилов. Количество эритроцитов уменьшается, что приводит к уменьшению гиперемии. Пораженный участок легкого становится тяжелым, увеличивается в размерах, плевра подвергается фиброзу.
- Стадия растворения. Наблюдается на 8-10-й день от начала заболевания. Фибрин начинает растворяться, легкие очищаются от микробов и продуктов их жизнедеятельности. Экссудат выходит из органов вместе с мокротой и дренируемой лимфой.


Особенности течения заболевания у детей
У детей редко бывает лихорадка и озноб, они не жалуются на боли в боку.
Атипичное течение крупозной пневмонии наблюдается у детей раннего возраста. В начале заболевания кашля нет, но появляются другие симптомы: сухость во рту, вздутие живота, тошнота и рвота, боли в животе, бледность кожных покровов, учащенное дыхание, перевозбуждение или вялость, увеличение печени. Иногда отмечаются ригидность затылочных мышц, головная боль, судороги, бред и галлюцинации. Сочетание этих симптомов может привести к неправильному диагнозу (менингит). По мере прогрессирования пневмонии менингеальные признаки сменяются классической клинической картиной пневмонии.
Крупозная пневмония у детей развивается редко. Ему более подвержены люди в возрасте 18-40 лет.
У детей 7-16 лет симптомы не отличаются от тех, что встречаются у взрослых. Температура тела стабилизируется на 5-9 день от начала заболевания. В то же время уменьшается воспаление в легких.
Возможные осложнения и последствия
Осложнения крупозной пневмонии:
- Выпотной плеврит.
- Гангрена в легком.
- Гнойный перикардит.
- Гнойный медиастинит.
- Заражение крови.
- Инфекционно-токсический шок.
- Абсцесс головного мозга.
- Гнойный менингит.
- Гнойный артрит.
- Сердечная и дыхательная недостаточность.
Прогноз. Если заболевание было выявлено вовремя, благодаря чему больной получил адекватную терапию, прогноз благоприятный. Усугубляется при несвоевременном начале лечения, на фоне развития осложнений и проблем с иммунной системой. В этом случае не исключен летальный исход.
Диагностика и анализы при крупозной пневмонии
Диагностика крупозной пневмонии начинается со сбора анамнеза. Врач выслушивает жалобы больного, проводит осмотр, намечает план дальнейшей диагностики.
В зависимости от стадии развития заболевания результаты физикального обследования будут различаться:
- В первой стадии везикулярное дыхание сохранено. Перкуссия глухо-тимпаническая, выслушиваются крепитации.
- На второй стадии перкуторный звук притуплен, бронхиальное дыхание. Нижний край пораженного легкого ограничен в движениях.
- Третья фаза характеризуется симптомами, характерными для первой фазы.
Ведущим инструментальным методом диагностики является рентгенография. При получении сомнительного результата может быть назначено КТ или МРТ.
Обязательным условием комплексной диагностики является сдача крови на общий и биохимический анализ. Вам также потребуются результаты общего анализа мочи и бакпосева мокроты.
Картина крови специфична: повышается уровень лейкоцитов со сдвигом лейкоцитарной формулы влево, увеличивается СОЭ. Уровень глобулинов и фибриногена будет выше нормы. Газовый состав крови претерпевает изменения. У больного снижен диурез, но повышен удельный вес мочи.
Дифференциальная диагностика
Дифференциальная диагностика направлена на сравнение заболеваний по ряду признаков, в том числе: особенностям клинической картины и результатам обследований. На основании полученных данных врач исключит несоответствующие патологии и сможет поставить правильный диагноз.
Крупозную пневмонию необходимо отличать от туберкулеза легких, бронхита, очагового сливного и казеозного воспаления легких и рака легкого. Эти заболевания вызывают схожие симптомы, справиться с которыми поможет врач.
Как меняется дыхание при крупозной пневмонии?
На ранней стадии развития заболевания при перкуссии воспаленного участка выслушивается тупой тимпанический звук. Дыхание жесткое, дыхание удлиненное, крепитация незначительная, выслушиваются влажные и сухие хрипы.
По мере утолщения легкого появляются новые признаки:
- При бронхофонии усиливается голосовое дрожание.
- При перкуссии выслушивается тупой звук.
- Везикулярное дыхание не выслушивается, крепитация исчезает, но выслушиваются звуки, возникающие при трении плевры.
На стадии разрешения нормализуется голосовое дрожание, исчезает бронхофония, крепитации становятся обильными и звонкими. Трубка хорошо пузырится. Бронхиальное дыхание жесткое, затем везикулярное.
Почему при крупозной пневмонии мокрота ржавая?
Кашлевой рефлекс провоцирует разрыв мелких сосудов с выносом крови в бронхи. В результате он окисляется, буреет или ржавеет.
Для лечения ржавой мокроты применяют антибиотики, в том числе: Эритромицин и Спирамицин. Хороший результат дает инфузионная терапия, прием отхаркивающих средств (АЦЦ, Флуимуцил), витаминов. Эффективны даже такие лекарства, как Цитрамон и Аспирин.
Отличия крупозной пневмонии от очаговой и бронхопневмонии
Отличия крупозной и бронхопневмонии:
| Подписать | Крупозная пневмония | Бронхопневмония |
| Манифест болезни | Острое начало с лихорадкой, ознобом и болью в груди | Острое или стойкое начало, после простуды, ОРВИ или бронхита |
| Боль | Подарок | Редко видели |
| Кашель и мокрота | Сначала сухой, потом мокрый. Мокрота ржавого цвета | Сразу продуктивно. Мокрота слизистая с гнойными включениями |
| Интоксикация тела | Выраженный | Присутствует, но в меньшей степени |
| Одышка | Подарок | Не исключено, но встречается реже |
| Притупление перкуторного звука | Выраженная в стадии гепатизации | Наблюдается, но слабо выражен |
| Тип дыхания при аускультации | Ослабленный, бронхиальный | Чаще ослаблен |
| Звуки | Крепитация, шум трения плевры | Влажные, мелкопузырчатые гонки или звонкие гонки |
| Бронхофония | Характеристика | Не типичный |
Отличия крупозной и очаговой пневмонии:
| Подписать | Крупозный | Фокусное |
| Перкуссия | Тупой перкуторный звук над пораженной долей | Притупление звука в небольшом сегменте легкого |
| Аускультация | Нарушение дыхания, бронхофония, звуки типа «крепитация, влажные хрипы, крепитация» | Тяжелое дыхание, хрипы |
| Изображение полного анализа крови | Лейкоцитоз со сдвигом лейкоцитарной формулы влево, ускорение СОЭ | Умеренный лейкоцитоз, увеличение СОЭ |
| Изображение биохимического анализа крови | увеличение фибрина, фибриногена, серомукоидов и сиаловых кислот | увеличение фибрина, фибриногена, серомукоидов и сиаловых кислот |
| Рентгенография | Гомогенное затемнение доли легкого | Затемнение легочного очага |
Лечение
Крупозная пневмония является поводом для госпитализации больного. Болезнь не лечится в домашних условиях. Обязательным условием является соблюдение постельного режима в течение всего пребывания в стационаре. При этом человек должен постоянно менять положение тела, чтобы мокрота не застаивалась и легче выводилась из легких. Лечение сводится к приему медикаментов, оксигенотерапии и УВЧ-терапии, остановимся подробнее на каждом.
Медикаментозное
Изделия медицинского назначения (лекарства, витамины, лекарственные средства) упоминаются исключительно в информационных целях. Мы не рекомендуем использовать их без назначения врача. Рекомендуемое чтение: «Почему нельзя принимать лекарства без назначения врача?».



Всем больным назначают антибиотики. Препаратом выбора является бензилпенициллин. При отсутствии эффекта через 2 дня от начала лечения препарат заменяют Ампициллином, Линкомицином или Эритромицином.
При тяжелом течении пневмонии схема лечения основывается на 2-3 препаратах, которые назначают одновременно. Суточная доза увеличивается до максимально допустимой. Лечение антибиотиками продолжают до полного выздоровления.
Кроме антибиотиков показаны НПВП, муколитики и бронходилататоры. Для снятия интоксикации больному ставят капельницы с Гемодезом. Анальгин используется для снятия боли.
Оксигенотерапия
Крупозная пневмония приводит к дыхательной недостаточности, из-за чего организм страдает от недостатка кислорода. Облегчить симптомы гипоксии можно с помощью оксигенотерапии.
Благодаря этой процедуре артериальная кровь быстро насыщается кислородом до нормальных показателей. Проточная оксигенотерапия показана всем пациентам с гипоксемией. Перед его началом дыхательные пути необходимо очистить от слизи и рвотных масс.
После оксигенотерапии самочувствие больного нормализуется, исчезает одышка, восстанавливается дыхание. Человек может глубоко дышать.
Связанный: Антигипоксанты
УВЧ терапия
УВЧ-терапия – это прогревание тканей с помощью высокочастотного электромагнитного излучения. Эта процедура отлично зарекомендовала себя в комплексной терапии крупозной пневмонии. Противопоказанием к УВЧ является высокая температура тела.
Прохождение УВЧ-терапии позволяет приблизить выздоровление, так как воспаление становится менее интенсивным, снимается отек тканей, усиливается кровоток и снижается продукция патологического экссудата. В таких условиях прекращается размножение микробной флоры, снижается активность выживших бактерий.
Курс состоит из 10-15 процедур по 15 минут каждая.
Диета
Текст предназначен только для информационных целей. Мы рекомендуем вам не использовать диеты, не прибегать к лечебному меню и голоданию без врачебного контроля. Рекомендуемое чтение: «Почему нельзя сидеть на диете самостоятельно?».



Диета играет важную роль в лечении пневмонии. Он помогает организму быстрее справиться с болезнью.
Важные рекомендации:
- В меню должны входить продукты, богатые кальцием: молоко, сыр, творог.
- Отказаться от употребления пищи – источников быстрых углеводов.
- На ранней стадии заболевания упор делается на жидкую пищу. Пока у больного высокая температура тела, ему предлагают фруктовые и овощные соки, морсы, кисели.
- В рацион входят фрукты и ягоды. Особенно полезны цитрусовые, сливы и смородина.
- Суточный объем жидкости не менее 2 литров.
- Меню следует обогатить продуктами, являющимися источником витамина А. Он необходим легочному эпителию для нормального восстановления. Поэтому в рацион входят молоко, яйца и печень.
- Для нормализации микрофлоры кишечника организму необходим витамин В, который содержится в мясе, рыбе, гречке и хлебе.
Дети с крупозной пневмонией часто отказываются от еды. Не нужно насильно кормить ребенка. Ему предлагают легкую пищу: квашеную капусту, соленые огурцы, мясной бульон. Эти блюда являются отличными стимуляторами аппетита.
Профилактика
Основной профилактикой пневмококковых инфекций является пневмококковая вакцина. Показан для детей раннего возраста, а также для людей из группы повышенного риска.
На сегодняшний день в России зарегистрированы две вакцины:
- Превенар (США) – вакцинировать детей можно с 3 месяцев;
- Пневмо 23 (Франция) – разрешен к применению у детей с 2 лет.
Сформированный иммунитет сохраняется в течение 5 лет, после чего необходима повторная вакцинация.
Общие рекомендации по профилактике:
- Избегайте переохлаждения.
- Ведите здоровый образ жизни, бросьте курить и употреблять алкоголь.
- Лечить хронические заболевания.
- Характер.
- Драйв со спортом.