Правосторонняя пневмония – причины, симптомы и лечение
Правосторонняя пневмония у взрослых и детей 01.05.2020
Статья подготовлена специалистом исключительно в ознакомительных целях. Мы призываем вас не заниматься самолечением. При появлении первых симптомов обратитесь к врачу.
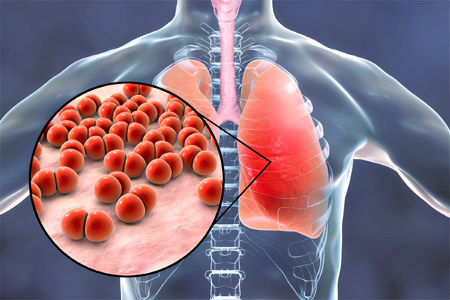
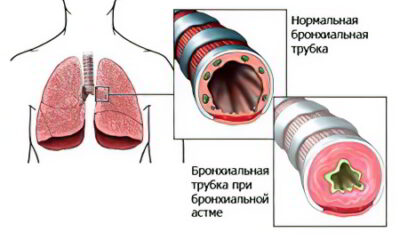
Правосторонняя пневмония — острое воспаление правого легкого, вызванное вирусами, бактериями или грибками. Встречается чаще, чем левосторонний, что связано с особенностями строения органа.
Дело в том, что правый бронх меньше и шире левого, что облегчает процесс проникновения микробной флоры в легочную ткань.
Заболевание может развиться на фоне первичной инфекции в дыхательных путях или стать осложнением уже имеющегося воспаления. Симптомы правосторонней пневмонии типичны — кашель, боль в грудной клетке, одышка, лихорадка.
Заболевание широко распространено. Ежегодно во всем мире пневмонией заболевают не менее 450 млн человек, из них умирают 7 млн, что составляет 1,5%. В группу повышенного риска входят пожилые люди, дети, беременные, лежачие больные и лица со сниженным иммунитетом.
Содержание:
- Причины
- Факторы риска
- Патогенез и пути распространения инфекции
- Классификация
- Вид
- Симптомы
- Особенности течения правосторонней пневмонии у детей
- Диагностика
- Уход
- Осложнения и прогноз заболевания
- Профилактика
Причины
Патогенная флора приводит к развитию воспаления в правом легком. Наиболее частые причины заболевания:
- Стрептококки.
- Пневмококки
- Микоплазмы и хламидии.
- Грипп.
- Легионелла.
- причины вирусных инфекций: вирус парагриппа, респираторно-синцитиальный вирус, энтеровирус, риновирус и др.
- Грибковая флора: аспергиллы, кандиды, пневмоцисты и др.
На первом месте по распространенности находится бактериальная правосторонняя пневмония. На его долю приходится от 40 до 60% всех диагностированных случаев.
Факторы риска
Пусковые факторы развития правосторонней пневмонии:
- Хроническая сердечная недостаточность.
- Хронические заболевания органов дыхания (бронхов, носоглотки, легких).
- Наличие хронического очага инфекции в организме.
- Тяжелый иммунодефицит.
- Ослабленный и истощенный организм, например, после прохождения химиотерапии, серьезной травмы или хирургического вмешательства.
- Принудительный постельный режим.
- Гипотермия, стресс.
- Сахарный диабет.
- Курение и злоупотребление алкоголем.
- Старший возраст.
Патогенез и пути распространения инфекции
Патогенная флора попадает в правое легкое через дыхательные пути (механизм распространения: воздушно-капельный или контактный), через кровь или лимфу. Если защитный бронхолегочный барьер снижен, возникает воспаление альвеол. Он быстро распространяется на другие отделы.
Слизь скапливается в легких, затрудняя нормальный газообмен. Это приводит к развитию дыхательной и кислородной недостаточности, что проявляется характерными для пневмонии симптомами. Если заболевание имеет осложненное течение, у больного развивается сердечная недостаточность.
Классификация
Правостороннюю пневмонию классифицируют по разным критериям. В зависимости от особенностей течения заболевания различают типичное и атипичное воспаление.
Классификация по патогенезу и механизму развития:
- Первичная (самостоятельная правосторонняя пневмония).
- Вторичный (выступает как осложнение других заболеваний).
- Посттравматических.
- После операции.
Реже заболевание вызывается аллергическими агентами, токсинами и ионизирующим излучением. Также различают внебольничную и внутрибольничную пневмонию.
Правое легкое состоит из 4 сегментов. В связи с этим существуют:
- Нижнедолевая правосторонняя пневмония.
- Среднедолевая правосторонняя пневмония.
- верхнедолевая правосторонняя пневмония.
- Радикальная правосторонняя пневмония.
- Полисегментарная правосторонняя пневмония (поражается весь орган).
Заболевание может протекать остро, либо переходить в хроническую форму, но с регулярными рецидивами.
Виды
Выделяют 4 типа правосторонней пневмонии:
- Крупозный.
- Очаг.
- Межстраничное.
- Гнойный.
Последний вид наиболее опасен. Именно при гнойной пневмонии наблюдается большое количество летальных исходов.
Симптомы


Независимо от вида заболевания существуют общие симптомы, указывающие на правостороннюю пневмонию. Это включает:
- повышение температуры тела. В тяжелых случаях заболевания она может достигать 39 градусов и выше.
- Пожинать. Сначала она сухая, но с 3-4 дня появляется мокрота.
- Замораживание. Чем выше температура тела, тем он сильнее.
- Одышка.
- Боль в груди, которая будет концентрироваться с правой стороны. Это усугубляется кашлем и попытками глубоко дышать.
- Изменение цвета кожи. Вследствие гипоксии она становится бледной, возможен цианоз носогубного треугольника.
- Снижение артериального давления, учащение пульса.
- На правой стороне груди кожа втянута в межреберные промежутки.
- повышенное потоотделение.
Во время дыхания правая сторона будет как бы «висеть сзади». В тяжелых случаях он остается неподвижным.
Особенности течения правосторонней пневмонии у детей
Чем младше ребенок, тем опаснее для него правосторонняя пневмония. Это связано с незрелостью иммунной системы, что увеличивает риск осложнений. При этом симптомы могут быть слабовыраженными, особенно у детей до года.
Родителям следует обратиться к врачу, если они замечают у ребенка сухой кашель, лихорадку, цианоз в носогубном треугольнике, одышку. Младенцы отказываются от еды, но жажда усиливается.
У детей дошкольного возраста правосторонняя пневмония чаще всего является следствием ОРВИ или гриппа. Поэтому регистрируется в основном в холодное время года. Родителям следует учитывать атипичное течение бронхита или других простудных заболеваний. Насторожить должен кашель, который не проходит в течение длительного периода времени.
Длительный кашель, одышка и учащение пульса у ребенка – повод посетить педиатра. При этом температура тела может оставаться в пределах нормы или повышаться до субфебрильных значений.
Диагностика
Диагностика правосторонней пневмонии в большинстве случаев не представляет затруднений. Исключение составляют только атипичные формы заболевания.
Если вы испытываете симптомы, похожие на пневмонию, вам следует обратиться к врачу. Врач выслушает жалобы, осмотрит больного, выслушает грудную клетку.
Для подтверждения диагноза необходимы следующие исследования:
- Сдайте кровь на общий и клинический анализ. При пневмонии увеличивается СОЭ, наблюдается лейкоцитоз.
- Общий анализ мочи (возможно протеинурия).
- Сдача мокроты на посев БАК для определения возбудителя и его чувствительности к антибиотикам.
- Рентген легких. На снимке будет виден очаг воспаления и его точное местонахождение.
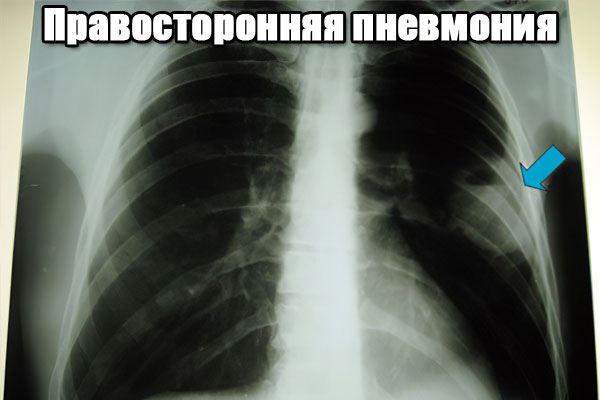


Этих исследований достаточно, чтобы врач поставил правильный диагноз. Иногда проводят УЗИ плевральной полости.
Лечение
Изделия медицинского назначения (лекарства, витамины, лекарственные средства) упоминаются исключительно в информационных целях. Мы не рекомендуем использовать их без назначения врача. Рекомендуемое чтение: «Почему нельзя принимать лекарства без назначения врача?».
В зависимости от тяжести течения болезни врач принимает решение о необходимости госпитализации больного. Если состояние человека удовлетворительное, возможно амбулаторное лечение.
Медицинское лечение:
- Антибиотики. Пенициллины являются препаратами выбора. Если через 3 дня улучшения не наступает, переходят на цефалоспорины, макролиды или фторхинолоны. Иногда требуется комплексный подход с использованием 2-3 препаратов из разных групп. Способ введения препарата определяется тяжестью течения заболевания.
Антибиотики назначают как можно раньше, не дожидаясь результатов посева БАК.
- Муколитики. Они предназначены для облегчения выхода мокроты.
- Антигистаминные препараты. Они призваны снять отек и уменьшить выраженность воспалительной реакции.
- Глюкокортикостероиды и иммуномодуляторы. Они используются в крайнем случае.
- Жаропонижающие, такие как ибупрофен или парацетамол.
Даже если больной не госпитализирован, он должен соблюдать постельный режим. При этом нельзя долго лежать на правом боку, чтобы мокрота не застаивалась в пораженном легком.
Обязательно соблюдайте диету. Продукты должны быть легкими, но питательными. В меню свежая зелень, фрукты и овощи. От алкоголя на период лечения и выздоровления отказаться.
Для лучшего отхаркивания жидкости показано обильное питье. Напитки должны быть горячими. Обязательно регулярно проветривайте помещение, проводите в нем влажную уборку.
Через 3-5 дней от начала терапии можно подключить дыхательную гимнастику, ингаляции с помощью небулайзера. Ударный массаж очень помогает.
Физиотерапия (ЛФК, электрофорез, УВЧ) возможна только после нормализации температуры тела, когда больной находится в стадии выздоровления.
Осложнения и прогноз заболевания
Правосторонняя пневмония – тяжелое заболевание, связанное с риском осложнений. Наиболее распространенные из них:
- Бронхиальная обструкция.
- Гангрена или абсцесс правого легкого.
- Дыхательная или сердечная недостаточность.
- Эндокардит или миокардит.
- Плеврит
Прогноз зависит от того, разовьются ли у пациента осложнения. При своевременном и грамотном лечении приносит пользу. Полное восстановление легких наблюдается у 70% больных. При этом имеют значение возраст больного, вид инфекционного агента, состояние иммунитета, наличие хронических заболеваний. Правосторонняя пневмония особенно опасна у детей до года и у пожилых людей.
Видео: врач-терапевт Галина Костоусова «чем опасна пневмония?»
Профилактика
Предотвратить пневмонию на 100% невозможно. Однако есть общие рекомендации по снижению риска развития:
- Закалка.
- Ношение одежды по сезону. Избегать переохлаждения особенно важно для людей со сниженным иммунитетом.
- Откажитесь от курения и злоупотребления алкоголем.
- Санация хронических очагов инфекции.
Особое внимание следует уделять лежачим больным. Им важно выполнять гимнастику и массаж. По возможности таких людей укладывают спать хотя бы несколько раз в день.
Все взрослые должны раз в год проходить профилактический осмотр у терапевта.